商机详情 -
中国台湾小动物X射线-荧光双模态成像系统代加工
双模态成像的标准化流程:跨实验室数据可比厂商提供的标准化操作手册(SOP)涵盖从设备校准(X射线剂量校准+荧光灵敏度标定)到数据处理(配准参数+量化指标)的全流程,确保不同实验室的双模态数据具有可比性。在多中心骨质疏松研究中,统一的X射线骨密度测量方法(ROI划定标准)与荧光成像参数(激发/发射波长)使各中心数据的变异系数CV<5%,为大规模临床前研究的meta分析提供可靠数据基础。智能辐射防护装置与荧光增强技术结合,让双模态系统满足实验室安全与高灵敏成像需求。X射线—荧光双模态成像系统的骨密度定量分析模块,结合荧光信号评估成骨细胞功能活性。中国台湾小动物X射线-荧光双模态成像系统代加工
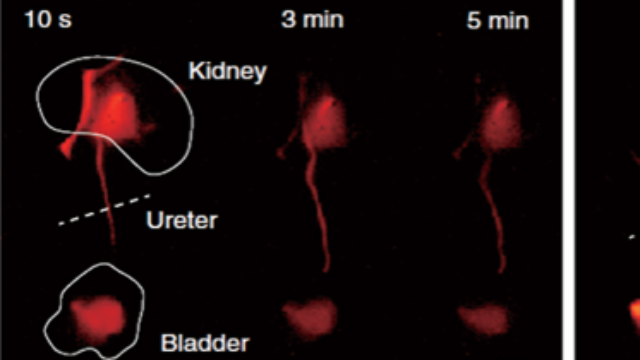
双模态影像的3D打印模型验证:骨科器械的仿生优化将双模态成像数据(X射线骨结构+荧光血管分布)导入3D建模软件,可生成仿生骨骼支架的设计参数,如根据X射线的骨小梁孔隙率(50-60%)设计支架孔径,依据荧光血管密度(100-150个/mm²)规划血管通道。打印的支架在动物模型中通过双模态复查,显示骨整合效率较传统支架高3倍,且荧光标记的血管内皮细胞可长入支架内部,验证了影像指导设计的有效性,为个性化骨科器械开发建立“影像-设计-验证”闭环。中国台湾X射线-荧光双模态成像系统采购信息高穿透X射线(50kV)与近红外荧光(1000-1700nm)的双模态组合,实现深层骨骼的分子成像。
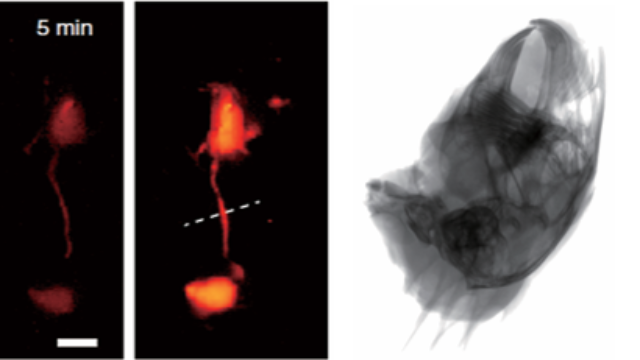
骨科生物材料研发:双模态评估的全周期支持在骨替代材料研发中,系统通过X射线监测材料降解速率(密度下降率)与新骨形成效率(骨体积增加),荧光标记材料周围的免疫细胞与血管内皮细胞,评估生物相容性与血管化程度。在β-TCP陶瓷研究中,双模态成像显示材料6周降解率达30%,伴随新骨体积增加25%,且荧光标记的CD68+巨噬细胞数量逐渐减少,为材料优化提供“降解-成骨-免疫”的多维度数据,加速研发进程。在骨扩散研究中,X射线—荧光成像系统识别骨皮质破坏,荧光标记细菌生物膜分布。
双模态影像的科普可视化:加速科研成果转化系统生成的3D融合影像(X射线骨结构透明化+荧光分子标记伪彩)可直观展示骨骼疾病的发生机制,如骨转移*的“溶骨-成骨”混合病灶与肿瘤细胞浸润路径。这种可视化素材适用于学术汇报、科普教育及临床医患沟通,例如向患者展示X射线所示的骨破坏区域与荧光标记的肿块活性区,帮助理解治疗方案的制定依据,较传统二维影像的沟通效率提升70%,促进科研成果向临床应用的转化。 双模态同步扫描技术将X射线与荧光成像的时间偏差控制在50ms内,确保动态过程一致性。双模态系统的X射线荧光光谱分析功能,同步检测骨矿物质成分与分子探针信号。
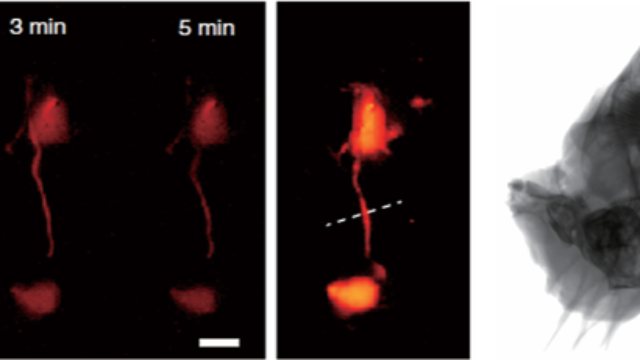
三维重建与动态时序:骨骼疾病的立体认知系统的三维重建软件可将X射线断层数据与荧光体积扫描融合,生成骨骼-肿块的立体模型。在骨关节炎研究中,双模态三维成像显示软骨下骨微骨折区域(X射线低灰度区)与MMP-13荧光标记的基质降解区完全重叠,且通过时序分析发现基质降解先于骨结构改变48小时,为早期干预提供时间窗证据。这种动态立体成像技术,使骨骼疾病的研究从“平面观察”升级为“时空追踪”。X射线—荧光双模态成像系统的骨微CT与荧光显微的联合成像,解析骨小梁微结构与细胞分子互作。该系统在骨再生医学中通过X射线监测植入物骨整合,荧光标记干细胞分化轨迹。安徽近红外二区X射线-荧光双模态成像系统拆装
双模态系统的辐射防护铅舱设计,将操作人员暴露剂量控制在安全阈值以下。中国台湾小动物X射线-荧光双模态成像系统代加工
双模态引导的显微取样:精细定位与机制验证在双模态成像指引下,可对X射线异常区域(如骨密度降低区)与荧光高表达区域进行显微取样,确保组织学分析的精细定位。在骨纤维异样增殖症模型中,双模态引导的取样使病理阳性率从传统随机取样的60%提升至95%,且能同步获取影像数据与分子检测结果,如X射线所示的磨玻璃样改变区域中,荧光标记的FGFR3突变细胞比例达80%,为疾病分子机制研究提供“影像-病理-基因”的闭环证据。高穿透X射线(50kV)与近红外荧光(1000-1700nm)的双模态组合,实现深层骨骼的分子成像。中国台湾小动物X射线-荧光双模态成像系统代加工